El llamado hongo en las uñas (onicomicosis) es una de las enfermedades dermatológicas infecciosas más comunes, y al mismo tiempo una de las más difíciles de tratar. La ausencia de síntomas evidentes de infección en la etapa inicial de la enfermedad es la razón del diagnóstico tardío de la onicomicosis y, como resultado, de los retrasos en el tratamiento.
tipos de hongos
La onicomicosis es causada por hongos patógenos del género Trichophyton, que penetran en los tejidos de la placa ungueal y el lecho ungueal, destruyéndolos gradualmente y provocando cambios negativos en la inmunidad local.
Dependiendo de las manifestaciones clínicas del hongo de las uñas, se distinguen tres formas de la enfermedad:
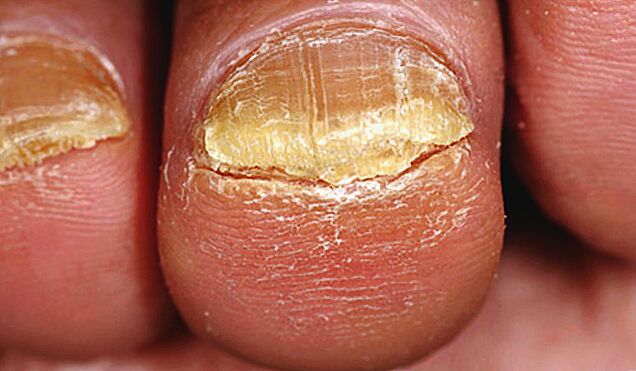
- Normotrófico: en este caso, la placa de la uña conserva su grosor normal, pero está pintada en colores que son inusuales para una uña sana (blanco nublado, gris amarillento, marrón grisáceo, etc. ).
- La forma hipertrófica se caracteriza por un engrosamiento excesivo de la uña, que se eleva por encima de la superficie del lecho ungueal y sobresale fuertemente más allá de sus bordes. A menudo, con esta forma, se observa una deformación de la placa: se vuelve pronunciada con baches, crece en ancho y causa dolor al caminar, ya que se convierte en tejidos blandos.
- La forma atrófica se manifiesta por el adelgazamiento de la uña, que adquiere un color turbio (a veces con manchas de color gris amarillento, rayas o "burbujas de aire"). Es importante recordar que solo un especialista sabe identificar los hongos en las uñas de los pies. Eliminar los hongos en las uñas avanzados sin cirugía será muy difícil.
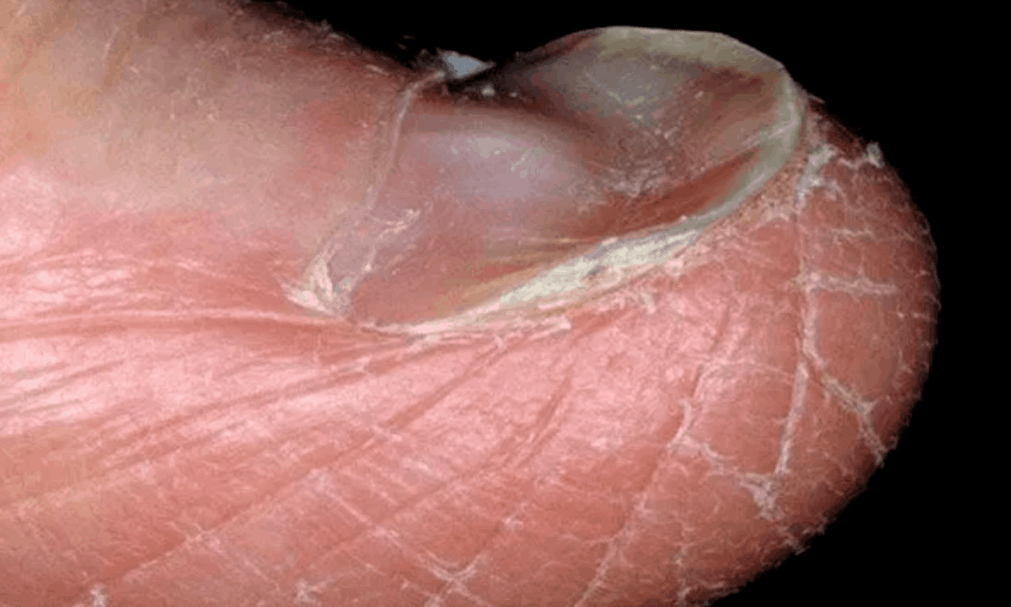
Si encuentra signos de hongos en las uñas, las manos u otras formaciones, debe buscar urgentemente el consejo de un dermatólogo.
Síntomas
Las manifestaciones de la onicomicosis se pueden dividir en tres grupos, que difieren según la gravedad del daño en la placa ungueal.
- Etapa (inicial). En esta etapa del desarrollo de la enfermedad, la uña conserva su grosor y color normales, pero su superficie se vuelve mate y pierde su brillo. La cutícula y la piel alrededor de la uña pueden verse excesivamente secas y queratinizarse rápidamente. En la misma etapa, se pueden observar manchas escamosas en los espacios interdigitales y picazón de diversa gravedad, desde leve y episódica hasta severa y permanente.
- II estadio (desarrollado). En la segunda etapa, aparecen signos visuales de infección en la uña. La placa de la uña comienza a engrosarse, pero al mismo tiempo se vuelve quebradiza: al cortar la uña, es obvio que se "desmorona" y quedan bordes irregulares en el sitio del corte. En la uña aparecen manchas o rayas de color blanco, amarillo, gris o marrón, y la superficie de la uña adquiere un relieve irregular. El engrosamiento de la uña puede desarrollarse en la medida en que cualquier manipulación de la misma (manicura, pedicura) cause dolor a una persona. En esta etapa, aparece un olor desagradable de las uñas afectadas (especialmente con onicomicosis en las piernas), que no se puede eliminar con la ayuda de procedimientos de higiene.
- Etapa III (grave). En esta etapa de la onicomicosis, la uña pierde por completo sus funciones y cualidades, y la infección por hongos se propaga al pliegue de la uña y los tejidos blandos debajo de la uña. Esta etapa se caracteriza con mayor frecuencia por la muerte de la uña y su pérdida.
Causas del hongo
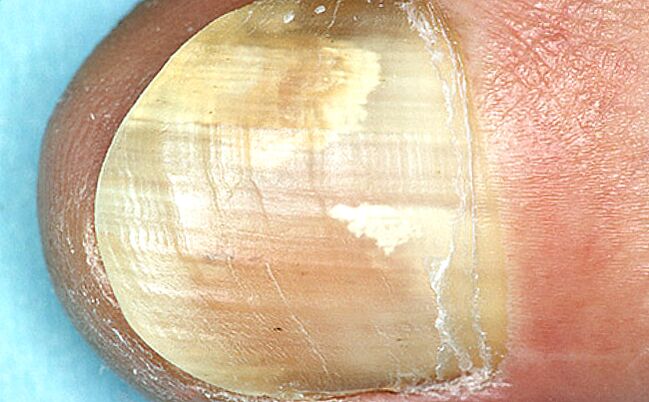
Solo hay una razón para la onicomicosis: la infección con hongos patógenos y su crecimiento y reproducción en los tejidos de las uñas.
Pero el hongo, presente en casi todas partes, afecta solo a algunas personas. La razón de esto es simple: la infección requiere no solo un patógeno, sino también las condiciones que conducen a la infección.
Éstos incluyen:
- Disminución de la inmunidad local. La piel y las uñas tienen sus propios recursos para prevenir infecciones. Pero al usar zapatos apretados e incómodos, lesiones cutáneas frecuentes o regulares, pedicura / manicura excesivamente minuciosa y profunda, contacto con sustancias agresivas, las funciones protectoras de la piel y las uñas se debilitan, lo que facilita la penetración del hongo y su reproducción.
- Actividades ocupacionales o diarias que implican una exposición prolongada de manos/pies a ambientes húmedos. Esto no tiene que ser un contacto directo con agua u otros líquidos: usar zapatos y guantes de goma crea condiciones cálidas y húmedas que son favorables para los hongos patógenos.
- El incumplimiento de las reglas de higiene personal provoca hongos subungueales. Usar los zapatos de otra persona, falta de zapatos individuales al visitar piscinas y saunas públicas, cambio intempestivo de medias y calcetines por nuevos, etc.
Hongos en las uñas: tratamiento
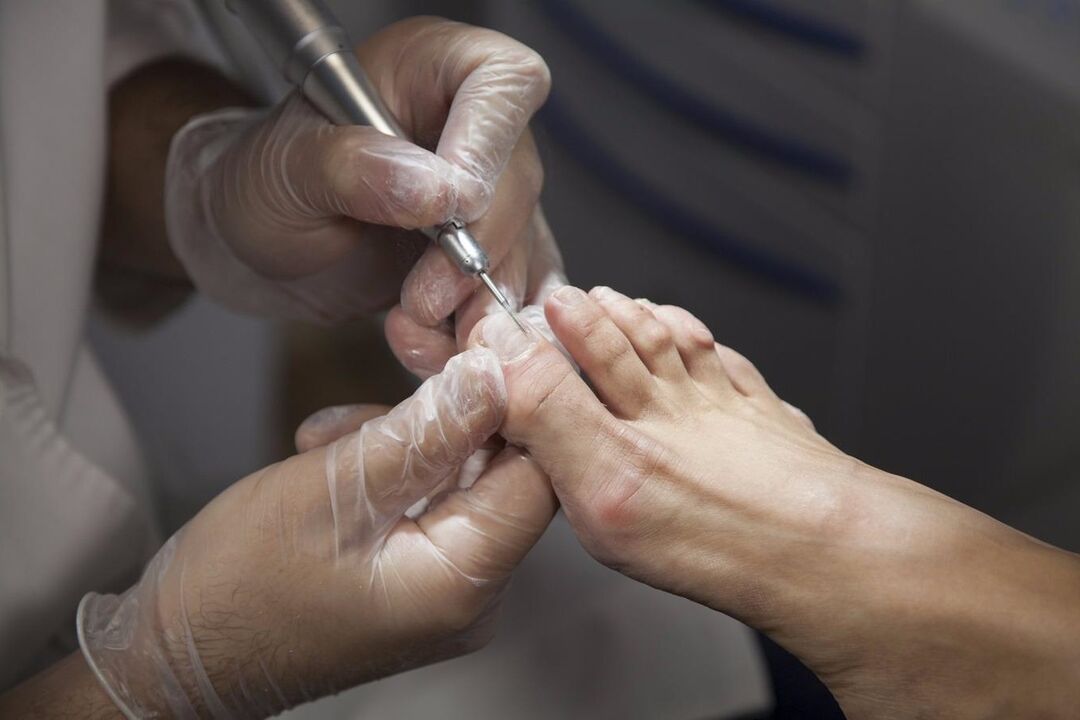
El tratamiento de la onicomicosis se complica por las peculiaridades de las propias uñas, cuya densidad no permite que las sustancias medicinales penetren en sus capas profundas.
Por lo tanto, con las infecciones fúngicas de las uñas, a menudo se usa una reducción artificial del grosor de la uña con la ayuda de limas especiales para uñas. Esto libera la superficie de la superficie de la uña de la capa externa más densa, lo que aumenta la capacidad de absorción profunda de las sustancias activas de los medicamentos.
Con una lesión profunda de la uña con la participación de los tejidos del lecho ungueal en el proceso, es recomendable extirpar quirúrgicamente la placa ungueal, que se realiza bajo anestesia local. Después de eso, el tratamiento se prescribe de acuerdo con la gravedad de la enfermedad.
Hasta la fecha, la única forma de deshacerse de la onicomicosis es el uso de medicamentos del grupo de antimicóticos. Estos fármacos actúan de forma selectiva sobre los hongos patógenos, deteniendo su actividad y reproducción y provocando la muerte de los patógenos.
Dependiendo del grado de propagación del hongo a los tejidos que rodean la uña y si el patógeno ha invadido el torrente sanguíneo, se pueden prescribir antimicóticos sistémicos para administración oral o agentes que son efectivos cuando se aplican tópicamente (ungüentos, cremas, soluciones).



















